就寝中に呼吸が止まる病気
睡眠時無呼吸の原因や治療の流れをご紹介

睡眠時無呼吸症候群とは
睡眠時無呼吸症候群(SAS)は、睡眠中に呼吸が繰り返し一時停止または低下する障害です。
この状態は、通常、10秒以上続き、1時間あたりに5回以上発生する場合に診断されます。SASには主に3つのタイプがあります:閉塞性睡眠時無呼吸(OSA)、中枢性睡眠時無呼吸(CSA)、および混合性睡眠時無呼吸(MSA)です。
こんな症状はありませんか?
いびきと無呼吸の他に、「口やのどの渇き」、「熟眠感がない」、「居眠り」、「慢性的な疲労感」、「集中力の低下」などの症状がみられます。気になる症状、心配なことがありましたら、まずはお気軽にご相談ください。
-

いびきをかく
-

寝ている間の
無呼吸 -

起きた時の
口やのどの渇き -

熟眠感がない
-

日中の強い眠気・
居眠り -

慢性的な疲労感
-

集中力の低下
睡眠時無呼吸症候群の様々な危険性
睡眠時無呼吸症候群は多くの健康問題を引き起こす可能性があります。
-
- 心血管疾患
- 高血圧、心臓病、脳卒中のリスクが増加します。
-
- 代謝障害
- 2型糖尿病やインスリン抵抗性のリスクが高まります。
-
- 精神健康
- うつ病、不安障害、認知障害のリスクが増加します。
-
- 日常生活
- 過度の眠気や注意力の低下により、交通事故や労働災害のリスクが高まります。
睡眠時無呼吸症候群とは
睡眠時無呼吸症候群(SAS)は、睡眠中に呼吸が繰り返し一時停止または低下する障害です。
この状態は、通常、10秒以上続き、1時間あたりに5回以上発生する場合に診断されます。SASには主に3つのタイプがあります。閉塞性睡眠時無呼吸(OSA)、中枢性睡眠時無呼吸(CSA)、および混合性睡眠時無呼吸(MSA)です。
閉塞性睡眠時無呼吸(OSA)
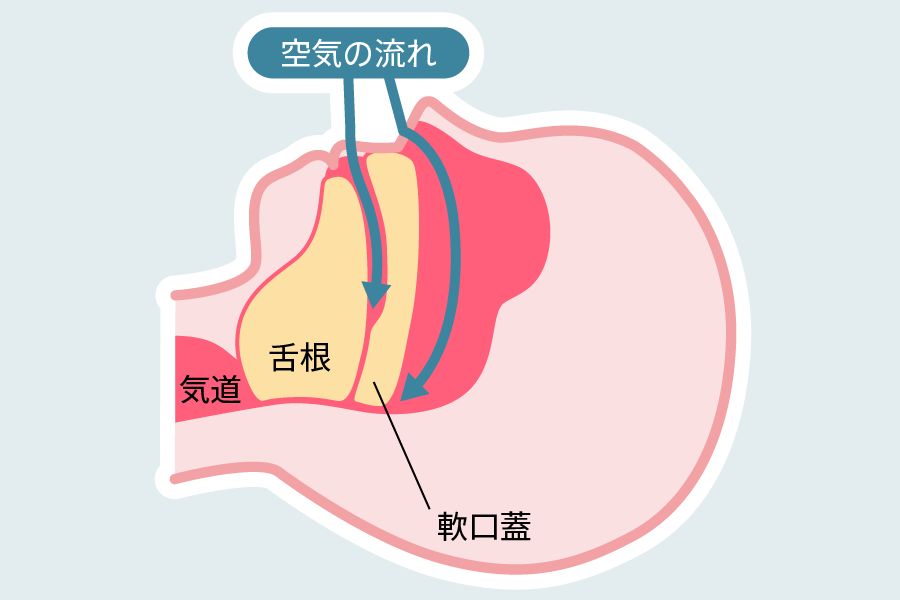
最も一般的なタイプで、気道の一部が物理的に閉塞されることによって発生します。喉の筋肉が緩むことで気道が塞がれることが原因です。
-
症状
大きないびき、夜間の頻尿、日中の過度の眠気、集中力の低下、疲労感など。 -
原因
肥満、扁桃腺の肥大、鼻中隔の偏位、アルコールや鎮静剤の使用など。
中枢性睡眠時無呼吸(CSA)
脳が呼吸を制御する信号を適切に送らないために発生します。気道は閉塞していませんが、呼吸が一時的に停止します。
-
症状
日中の過度の眠気、不眠症、夜間の目覚め、胸の痛みなど。 -
原因
心不全、脳卒中、薬物の使用などが原因となることがあります。
混合性睡眠時無呼吸(MSA)
OSAとCSAの両方の特徴を持つ無呼吸です。最初は中枢性の原因で呼吸が停止し、その後、閉塞性の要因が続くことがあります。
睡眠時無呼吸症候群の検査方法
睡眠時無呼吸症候群(SAS)の診断には、さまざまな検査方法が用いられます。以下は主な検査方法です。
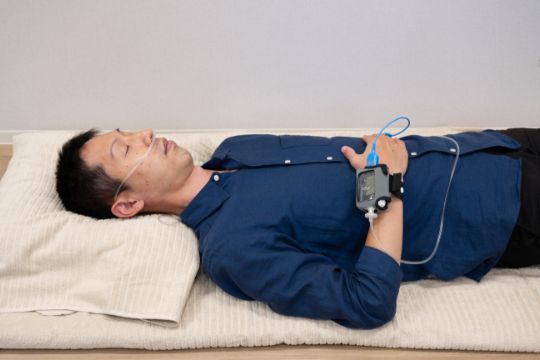
簡易睡眠検査
自宅で行える簡易版の睡眠検査です。主に中等度から重度の睡眠時無呼吸症候群をスクリーニングするために用いられます。
実施方法
患者は自宅で専用のポータブルデバイスを装着して睡眠をとります。自宅で行えるポータブルデバイスを装着して、一晩眠る間に以下の項目を記録します。
- 鼻カニューレで呼吸の流れを測定
- パルスオキシメーターで血中酸素飽和度を測定
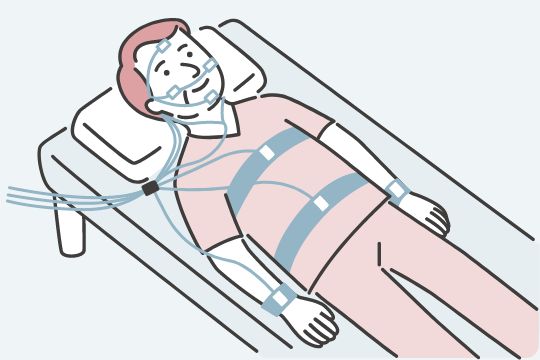
睡眠ポリグラフ検査(PSG)
睡眠ポリグラフ検査は、睡眠時無呼吸症候群の診断においてゴールドスタンダードとされています。この検査では、睡眠中のさまざまな生理的パラメータを記録します。以下のようなセンサーを装着して検査を行います
- 頭部に脳波を測定するセンサー
- 鼻や口に呼吸の流れを測定するセンサー
- 指に血中酸素飽和度を測定するセンサー
- 胸と腹部に呼吸運動を測定するセンサー
実施方法
1泊入院もしくは自宅でご自身で機器を装着して行うことができます。
睡眠時無呼吸症候群の検査の流れ
睡眠時無呼吸症候群の検査の流れは、一般的に以下のようなステップで進みます。
-
1自覚症状・問診
-
症状の確認
睡眠中の無呼吸、いびき、日中の眠気、疲労感などの症状を医師に伝えます。
-
問診
生活習慣、既往歴、家族歴などについても質問されます。

-
-
2身体検査
-
体重・身長の測定
肥満が睡眠時無呼吸症候群のリスクファクターであるため。
-
血圧測定
高血圧も睡眠時無呼吸症候群と関連があります。
-
口腔内・喉のチェック
気道の狭さを確認します。

-
-
3自宅での簡易検査
-
簡易検査キットの配布
自宅で使用するための簡易検査キットを受け取ります。
-
使用説明
医師や看護師から、キットの使用方法について説明を受けます。
-
自宅での検査
指定された夜にキットを装着し、睡眠中の呼吸状態を記録します。

-
-
4医療機関での検査
医療機関での睡眠ポリグラフ検査(必要な場合)(自宅もしくは1泊入院にて検査を実施します。

-
5データ解析
収集されたデータを基に、専門医が解析を行います。
-
診断結果の説明
検査結果に基づいて、睡眠時無呼吸症候群の有無や重症度について医師が説明します。
-
治療方針の決定
必要に応じて、治療法(CPAP療法、口腔内装置、手術など)について相談します。

-
睡眠時無呼吸検査と治療の費用
下記費用以外に初診、再診料がかかります。
検査費用
| 簡易睡眠検査 | 2,700円(3割負担) |
|---|---|
| 睡眠ポリグラフ検査(PSG) | 11,250円(3割負担) |
治療費用
| CPAP(陽圧換気) | 4,400円(3割負担) |
|---|
他の疾患の合併がない患者様に限り、希望により3ヶ月1回の診察へ変更も可能です(その場合は3ヶ月分の費用をまとめてお支払いになります)。
睡眠時無呼吸症候群の健康に対するリスク
睡眠時無呼吸症候群は、睡眠中に呼吸が繰り返し一時停止または低下する障害であり、健康に対するさまざまなリスクを伴います。以下は、SASに関連する主要なリスクです。
心血管疾患のリスク
高血圧
睡眠時無呼吸症候群は血圧の上昇を引き起こし、高血圧の原因となります。持続的な低酸素状態が交感神経系を刺激し、血圧を上げることが知られています。
心臓病
睡眠時無呼吸症候群は心臓発作、心不全、不整脈などのリスクを増加させます。特に、睡眠中の酸素不足は心臓に大きな負担をかけます。
脳卒中
睡眠時無呼吸症候群は脳卒中のリスクを高めることが報告されています。無呼吸による一時的な血流の低下が脳の健康に悪影響を及ぼす可能性があります。
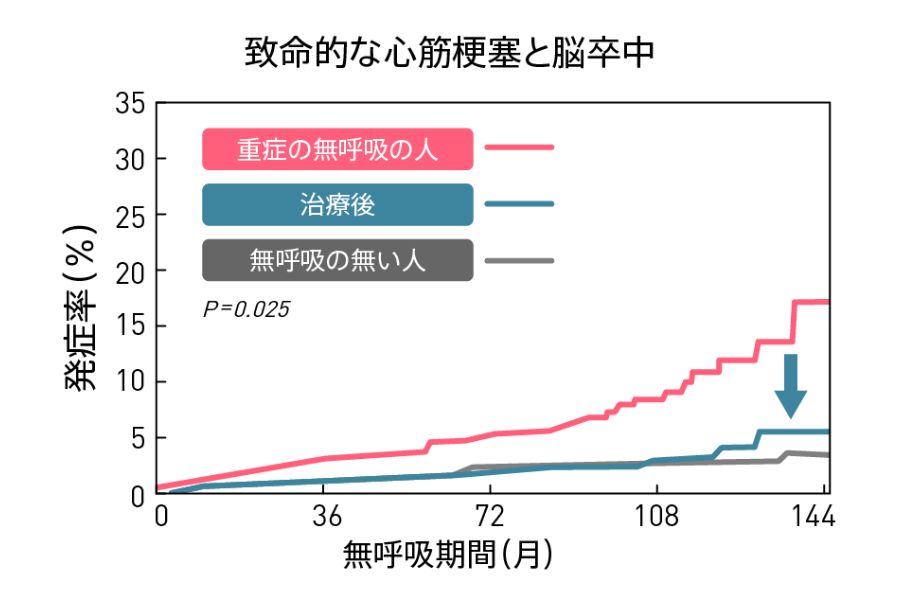
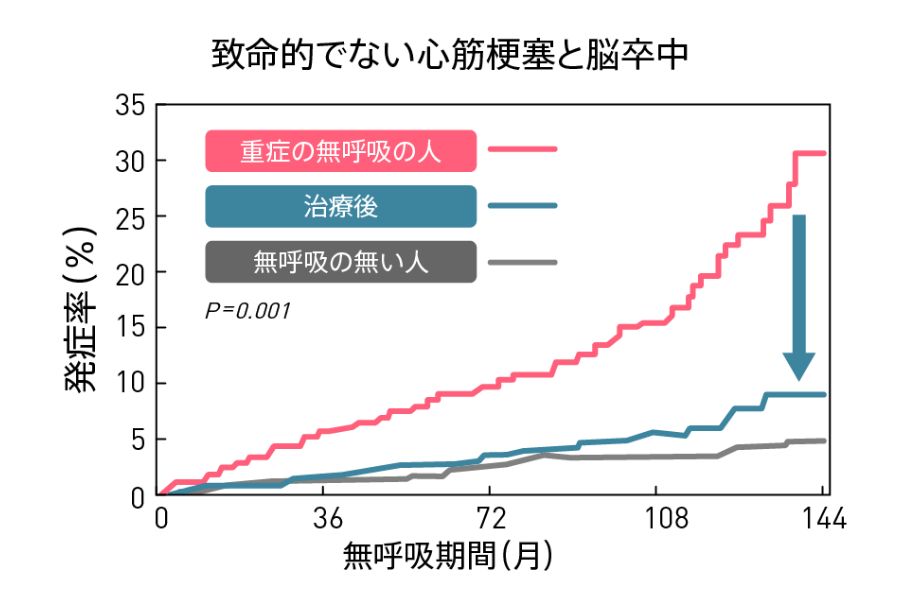
CPAP治療による心血管病の抑制効果(Marin JM, et al. Lancet 2005より引用改変)
糖尿病と代謝障害のリスク
インスリン抵抗性
睡眠時無呼吸症候群はインスリン抵抗性を引き起こし、2型糖尿病のリスクを増加させます。睡眠中の低酸素状態が血糖値の調節に悪影響を及ぼします。
肥満
睡眠時無呼吸症候群は肥満と密接に関連しています。肥満は睡眠時無呼吸症候群のリスクを高め、逆に睡眠時無呼吸症候群は体重増加を助長する悪循環を生じます。
認知機能と精神健康のリスク
認知障害
睡眠時無呼吸症候群は記憶力や集中力の低下、認知機能障害を引き起こすことがあります。持続的な睡眠不足や低酸素状態が脳の機能に影響を与えます。
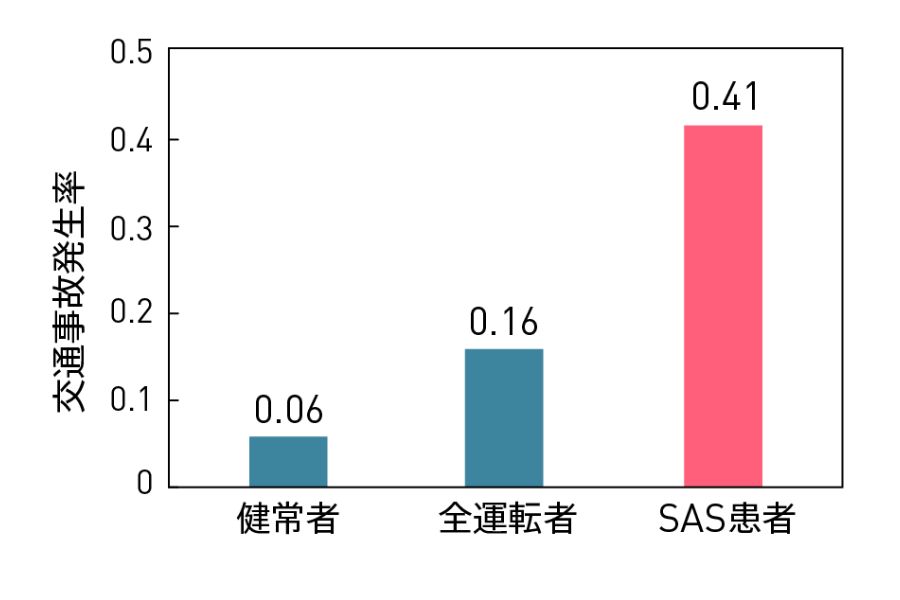
国際交通安全学会誌 Vol.35,No.1より抜粋
睡眠時無呼吸症候群の治療
睡眠時無呼吸症候群の治療には、以下のような方法があります。
-
運動
-

禁酒
-

-

禁煙
ライフスタイルの改善
体重管理
過体重や肥満は睡眠時無呼吸症候群のリスクを高めます。体重を減らすことで症状が改善することがあります。
アルコールや薬物の摂取制限
アルコールや一部の薬物(特に睡眠薬や鎮静剤)は筋肉の弛緩を引き起こし、気道が閉塞しやすくなります。
睡眠姿勢の改善
仰向けに寝ると舌や軟口蓋が気道を塞ぎやすくなるため、横向きで寝るようにすることが推奨されます。
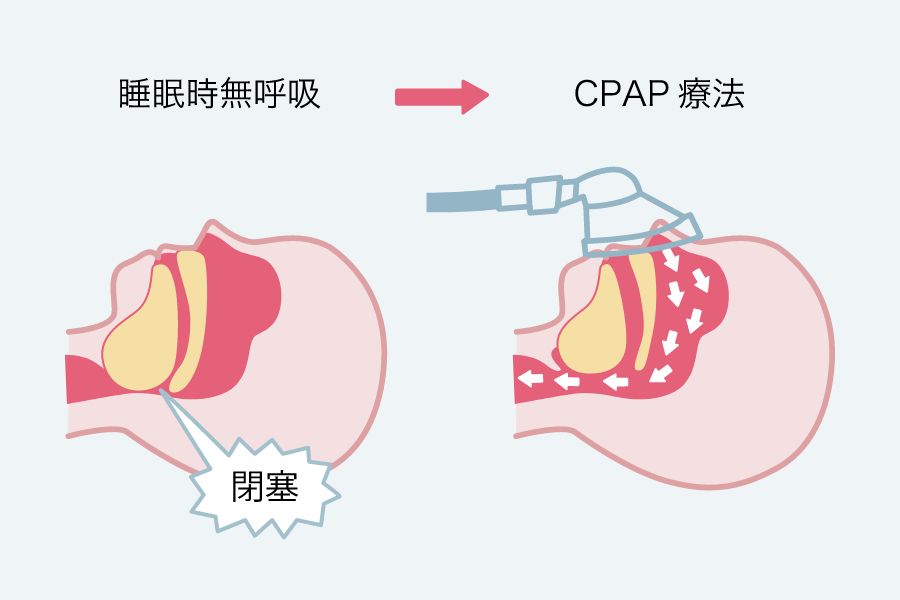
医療機器
CPAP(持続陽圧呼吸療法)
最も一般的な治療法で、寝ている間に鼻や口に装着するマスクを通じて一定の空気圧を送ることで気道を開いたままにします。
BiPAP(二相性陽圧呼吸療法)
吸気時と呼気時に異なる圧力を提供する装置で、CPAPに耐えられない人に使用されることがあります。
マウスピース(口腔内装置)
歯科医が作成する装置で、下顎を前方に引き出し、気道を広げることで無呼吸を防ぎます。
手術
口蓋垂軟口蓋咽頭形成術(UPPP)
口蓋垂(のどちんこ)、軟口蓋、扁桃を取り除く手術。
舌減量手術
舌の一部を切除して気道を広げる手術。
気管切開
重度の睡眠時無呼吸症候群の場合、気管に直接呼吸をするための開口部を作る手術が行われることがあります。
その他の治療法
Positional Therapy(体位療法)
特定の姿勢で寝ることを推奨する装置やアラームを使用。
酸素療法
低酸素症がある場合に補助的に酸素を供給。
これらの治療法は個々の患者の症状や重症度に応じて異なるため、医師と相談して最適な治療法を選択することが重要です。